For at downloade eller udskrive denne side på et andet sprog skal du først vælge dit sprog fra rullemenuen øverst til venstre.

IAOMT-positionspapir om menneskelige kæbeknoglekavitationer
Formand for kæbebenspatologikomitéen: Ted Reese, DDS, MAGD, NMD, FIAOMT
Karl Anderson, DDS, MS, NMD, FIAOMT
Patricia Berube, DMD, MS, CFMD, FIAOMT
Jerry Bouquot, DDS, MSD
Teresa Franklin, ph.d
Jack Kall, DMD, FAGD, MIAOMT
Cody Kriegel, DDS, NMD, FIAOMT
Sushma Lavu, DDS, FIAOMT
Tiffany Shields, DMD, NMD, FIAOMT
Mark Wisniewski, DDS, FIAOMT
Udvalget vil gerne udtrykke vores påskønnelse til Michael Gossweiler, DDS, MS, NMD, Miguel Stanley, DDS og Stuart Nunally, DDS, MS, FIAOMT, NMD for deres kritik af dette papir. Vi ønsker også at anerkende de uvurderlige bidrag og indsats, som Dr. Nunnally har ydet ved udarbejdelsen af 2014-positionspapiret. Hans arbejde, flid og praksis udgjorde rygraden for dette opdaterede papir.
Godkendt af IAOMT's bestyrelse september 2023
Indholdsfortegnelse
Cone beam computed tomography (CBCT)
Biomarkører og histologisk undersøgelse
Udviklende overvejelser til diagnostiske formål
Systemiske og kliniske implikationer
Alternative behandlingsstrategier
Referencer
Tillæg I IAOMT Survey 2 resultater
Tillæg II IAOMT Survey 1 resultater
Bilag III Billeder
Figur 1 Fedt degenerativ osteonekrose i kæbebenet (FDOJ)
Figur 2 Cytokiner i FDOJ sammenlignet med sunde kontroller
Figur 3 Kirurgisk procedure for en retromolar FDOJ
Figur 4 Curettage og tilsvarende røntgenbillede af FDOJ
Film Videoklip af kæbeknoglekirurgi hos patienter
I løbet af det sidste årti har der været en voksende bevidsthed blandt offentligheden og sundhedsudbydere om en sammenhæng mellem oral og systemisk sundhed. For eksempel er paradentose en risikofaktor for både diabetes og hjertesygdomme. En potentielt konsekvens og i stigende grad undersøgt sammenhæng er også blevet vist mellem kæbeknoglepatologi og individets generelle sundhed og vitalitet. Brugen af teknisk avancerede billeddannelsesmodaliteter såsom keglestrålecomputertomografi (CBCT) har været medvirkende til at identificere kæbeknoglepatologier, som har ført til forbedrede diagnostiske evner og en forbedret evne til at vurdere succesen af kirurgiske indgreb. Videnskabelige rapporter, dokudramaer og sociale medier har øget offentlighedens bevidsthed om disse patologier, især blandt de personer, der lider af uforklarlige kroniske neurologiske eller systemiske tilstande, som ikke reagerer på traditionelle medicinske eller tandlægeindgreb.
Det Internationale Akademi for Oral Medicin og Toksikologi (IAOMT) er baseret på troen på, at videnskab skal være grundlaget for, at alle diagnostiske og behandlingsmodaliteter skal vælges og anvendes. Det er med denne prioritet i tankerne, at vi 1) leverer denne opdatering til vores 2014 IAOMT Jawbone Osteonecrosis Position Paper, og 2) foreslår, baseret på histologiske observationer, et mere videnskabeligt og medicinsk nøjagtigt navn for sygdommen, specifikt Kronisk iskæmisk medullær sygdom af kæbebenet (CIMDJ). CIMDJ beskriver en knogletilstand karakteriseret ved døden af cellulære komponenter i spongøs knogle, sekundært til en afbrydelse af blodforsyningen. Igennem sin historie er det, vi refererer til som CIMDJ, blevet henvist til med en lang række navne og akronymer, der er anført i tabel 1 og vil kort blive diskuteret nedenfor.
Målet og hensigten med dette akademi og papir er at give videnskab, forskning og kliniske observationer til patienter og klinikere, så de kan træffe informerede beslutninger, når de overvejer disse CIMDJ-læsioner, som ofte omtales som kæbeknoglekavitationer. Dette papir fra 2023 blev lavet i en fælles indsats, der omfattede klinikere, forskere og en fremtrædende kæbeknoglepatolog, Dr. Jerry Bouquot, efter gennemgang af over 270 artikler.
I ingen anden knogle er potentialet for traumer og infektioner så stort som i kæbeknoglerne. En gennemgang af litteraturen vedrørende emnet kæbeknoglekavitationer (dvs. CIMDJ) viser, at denne tilstand er blevet diagnosticeret, behandlet og undersøgt siden 1860'erne. I 1867 gav Dr. HR Noel en præsentation med titlen Et foredrag om caries og knoglenekrose ved Baltimore College of Dental Surgery, og i 1901 diskuteres kæbeknoglekavitationer udførligt af William C. Barrett i hans lærebog med titlen, Oral Pathology and Practice: A Textbook for the Use of Students in Dental Colleges and a Handbook for Dental Practitioners. GV Black, ofte omtalt som faderen til moderne tandpleje, inkluderede et afsnit i sin lærebog fra 1915, Special Dental Pathology, for at beskrive 'det sædvanlige udseende og behandlingen af', hvad han beskrev som kæbeknogleskørhed (JON).
Forskning i kæbeknoglekavitationer så ud til at gå i stå indtil 1970'erne, hvor andre begyndte at forske i emnet ved at bruge en række forskellige navne og etiketter og udgive information om det i moderne lærebøger om oral patologi. For eksempel observerede Bouquot et al i 1992 intraossøs inflammation hos patienter med kroniske og svære ansigtssmerter (N=135) og opfandt udtrykket 'Neuralgi-inducerende kavitationel osteonekrose' eller NICO. Selvom Bouquot et al ikke kommenterede sygdommens ætiologi, konkluderede de, at det var sandsynligt, at læsionerne inducerede en kronisk ansigtsneuralgi med unikke lokale træk: dannelse af intraossøs hulrum og langvarig knoglenekrose med minimal heling. I en klinisk undersøgelse af patienter med trigeminus- (N=38) og ansigts- (N=33) neuralgi viste Ratner et al. også, at næsten alle patienterne havde hulrum i alveolær knogle og kæbeknogle. Hulrummene, nogle gange mere end 1 centimeter i diameter, var på stederne for tidligere tandudtrækninger og var generelt ikke påviselige med røntgenstråler.

 En række andre udtryk for det, vi identificerer som CIMDJ, findes i litteraturen. Disse er opført i tabel 1 og diskuteret kort her. Adams et al opfandt udtrykket Chronic Fibrosing Osteomyelitis (CFO) i et positionspapir fra 2014. Positionspapiret var et resultat af et tværfagligt konsortium af praktiserende læger fra områderne oral medicin, endodonti, oral patologi, neurologi, reumatologi, otolaryngologi, parodontologi, psykiatri, oral- og kæberadiologi, anæstesi, almen tandpleje, intern medicin og smertebehandling . Gruppens fokus var at give en tværfaglig platform til behandling af sygdomme forbundet med hoved, nakke og ansigt. Gennem denne gruppes kollektive indsats, omfattende litteratursøgninger og patientinterview opstod et tydeligt klinisk mønster, som de omtalte som CFO. De bemærkede, at denne sygdom ofte er udiagnosticeret på grund af dens komorbiditet med andre systemiske tilstande. Denne gruppe påpegede de potentielle sammenhænge mellem sygdommen og systemiske sundhedsproblemer og behovet for et team af læger til korrekt diagnosticering og behandling af patienten.
En række andre udtryk for det, vi identificerer som CIMDJ, findes i litteraturen. Disse er opført i tabel 1 og diskuteret kort her. Adams et al opfandt udtrykket Chronic Fibrosing Osteomyelitis (CFO) i et positionspapir fra 2014. Positionspapiret var et resultat af et tværfagligt konsortium af praktiserende læger fra områderne oral medicin, endodonti, oral patologi, neurologi, reumatologi, otolaryngologi, parodontologi, psykiatri, oral- og kæberadiologi, anæstesi, almen tandpleje, intern medicin og smertebehandling . Gruppens fokus var at give en tværfaglig platform til behandling af sygdomme forbundet med hoved, nakke og ansigt. Gennem denne gruppes kollektive indsats, omfattende litteratursøgninger og patientinterview opstod et tydeligt klinisk mønster, som de omtalte som CFO. De bemærkede, at denne sygdom ofte er udiagnosticeret på grund af dens komorbiditet med andre systemiske tilstande. Denne gruppe påpegede de potentielle sammenhænge mellem sygdommen og systemiske sundhedsproblemer og behovet for et team af læger til korrekt diagnosticering og behandling af patienten.
Kæbeknoglekavitationslæsioner er også blevet observeret hos børn. I 2013 beskrev Obel et al. læsioner hos børn og opfandt udtrykket Juvenile Mandibular Chronic Osteomyelitis (JMCO). Denne gruppe foreslog mulig brug af intravenøse (IV) bisfosfonater som behandling for disse børn. I 2016 offentliggjorde Padwa et al en undersøgelse, der beskriver en fokal steril inflammatorisk osteitis i pædiatriske patienters kæbeknogler. De mærkede læsionen Pediatric Chronic Nonbacterial Osteomyelitis (CNO).
Siden 2010 har Dr. Johann Lechner, den mest udbredte forfatter og forsker i kæbeknoglekavitationslæsioner, og andre forsket i forholdet mellem disse læsioner og cytokinproduktion, især det inflammatoriske cytokin RANTES (også kendt som CCL5). Dr. Lechner har brugt forskellige udtryk til at beskrive disse læsioner, som har inkluderet den tidligere nævnte NICO, men også aseptisk iskæmisk osteonekrose i kæbebenet (AIOJ) og fedtdegenerativ osteonekrose af kæbebenet (FDOJ). Hans beskrivelse/etiket er baseret på det fysiske udseende og/eller den makroskopisk patologiske tilstand, der observeres klinisk eller intraoperativt.
Der er nu behov for at afklare en anden, mere nyligt identificeret kæbeknoglepatose, som adskiller sig fra emnet i denne artikel, men som kan være forvirrende for dem, der forsker i kavitationslæsioner. Det er knoglelæsioner i kæben, der opstår som følge af brugen af lægemidler. Læsionerne karakteriseres bedst ved tab af blodforsyning med efterfølgende ukontrollerbar binding af knogle. Disse læsioner er blevet betegnet Oral Ulceration with Bone Sequestration (OUBS) af Ruggiero et al. i et positionspapir for American Association of Oral and Maxillofacial Surgeons (AAOMS), såvel som af Palla et al, i en systematisk gennemgang. Da dette problem er relateret til brugen af enten et eller flere lægemidler, er IAOMT af den tankegang, at denne type læsion bedst beskrives som medicinrelateret osteonekrose i kæben (MRONJ). MRONJ vil ikke blive diskuteret i dette papir, da dets ætiologi og behandlingsmetoder er forskellige fra det, vi refererer til som CIMDJ, og det er tidligere blevet grundigt undersøgt.
Den stadig mere almindelige brug af keglestråle-computertomografi (CBCT) røntgenbilleder af mange tandlæger har ført til en stigning i observationen af de intramedullære kavitationer, som vi refererer til som CIMDJ, og som tidligere blev overset og derfor ignoreret. Nu hvor disse læsioner og anomalier lettere kan identificeres, bliver det tandlægeprofessionens ansvar at diagnosticere sygdommen og give behandlingsanbefalinger og pleje.
At værdsætte og identificere eksistensen af CIMDJ er udgangspunktet for at forstå det. Uanset de mange navne og akronymer, der er blevet forbundet med patologien, er tilstedeværelsen af nekrotisk eller døende knogle i kæbeknoglens medullære komponent veletableret.
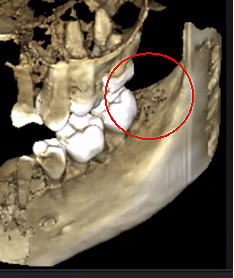
Når de observeres under operationen, viser disse knogledefekter sig på adskillige måder. Nogle praktiserende læger rapporterer, at over 75 % af læsionerne er helt hule eller fyldt med blødt, gråbrunt og demineraliseret/granulomatis-væv, ofte med gult olieagtigt materiale (oliecyster) fundet i de defekte områder med omgivende normal knogleanatomi. Andre rapporterer tilstedeværelsen af kavitationer med varierende overliggende kortikal knogletæthed, der ved åbning ser ud til at have foringer med fibrøse sorte, brune eller grå filamentøse materialer. Atter andre rapporterer om grove ændringer, der på forskellige måder beskrives som "grynet", "som savsmuld", "hule hulrum" og "tørre" med lejlighedsvis sklerotisk, tandlignende hårdhed af hulrummets vægge. Ved histologisk undersøgelse ligner disse læsioner den nekrose, der forekommer i andre knogler i kroppen, og er histologisk forskellige fra osteomyelitis (se figur 1). Yderligere billeder, der illustrerer CIMDJ-sygdom, nogle af dem er grafiske, er inkluderet i appendiks III i slutningen af dette dokument.
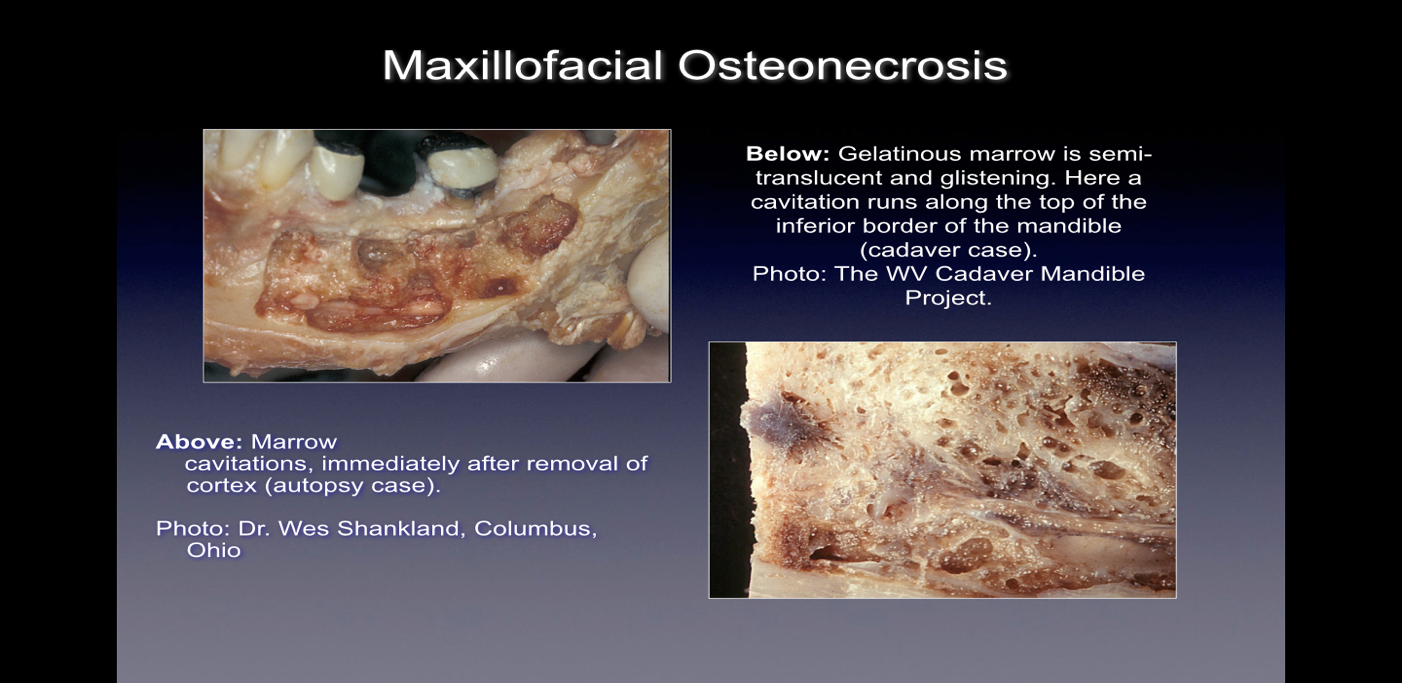
Figur 1 Billeder af CIMDJ taget fra et kadaver
Ligesom andre praktiserende læger bruger tandlæger en organiseret proces, der bruger forskellige metoder og modaliteter til at diagnosticere kavitationslæsioner. Disse kan bestå i at udføre en fysisk undersøgelse, der inkluderer at tage en helbredshistorie, vurdere symptomer, indhente kropsvæsker til at udføre laboratorietests og indhente vævsprøver til biopsi og til mikrobiologisk testning (dvs. testning for tilstedeværelsen af patogener). Billedteknologier, såsom CBCT, bruges også ofte. Hos patienter med komplekse lidelser, som ikke altid følger et mønster eller passer til en typisk rækkefølge af et symptomkompleks, kan den diagnostiske proces kræve en mere detaljeret analyse, som i første omgang måske kun resulterer i en differentialdiagnose. Korte beskrivelser af flere af disse diagnostiske modaliteter er givet nedenfor.
Cone beam computed tomography (CBCT)
Diagnostiske teknikker beskrevet så tidligt som i 1979 af Ratner og kolleger, der anvender digital palpation og tryk, diagnostiske lokalbedøvelsesindsprøjtninger, overvejelse af medicinske historier og placering af udstrålende smerte er nyttige til diagnosticering af kæbeknoglekavitationer. Men mens nogle af disse læsioner forårsager smerte, hævelse, rødme og endda feber, gør andre det ikke. Derfor er en mere objektiv foranstaltning, såsom billeddannelse ofte nødvendig.
Kavitationer detekteres normalt ikke på standard todimensionelle (2-D, såsom periapikale og panoramiske) radiografiske film, der almindeligvis anvendes i tandpleje. Ratner og kolleger har vist, at 40 % eller mere af knoglen skal ændres for at vise ændringer, og dette understøttes af senere arbejde og illustreret i figur 2. Dette er relateret til den iboende begrænsning af 2-D billeddannelse, der forårsager overlejring af anatomiske strukturer, maskering af interesseområder. I tilfælde af defekter eller patologi, specifikt i underkæben, kan maskeringseffekten af den tætte kortikale knogle på de underliggende strukturer være betydelig. Derfor er teknologisk avancerede billeddannelsesteknikker som CBCT, Tech 99-scanninger, magnetisk resonansbilleddannelse (MRI) eller transalveolær ultralyds-sonografi (CaviTAU™®) påkrævet.
Af de forskellige billeddannelsesteknikker, der er tilgængelige, er CBCT det mest udbredte diagnostiske værktøj, der bruges af tandlæger involveret i diagnosticering eller behandling af kavitationer, og derfor vil vi diskutere indgående. Hjørnestenen i CBCT-teknologi er dens evne til at se en læsion af interesse i 3 dimensioner (frontal, sagittal, koronal). CBCT har vist sig at være en pålidelig og nøjagtig metode til at identificere og estimere størrelsen og omfanget af intra-knogledefekter i kæben med mindre forvrængning og mindre forstørrelse end 2-D røntgenstråler.
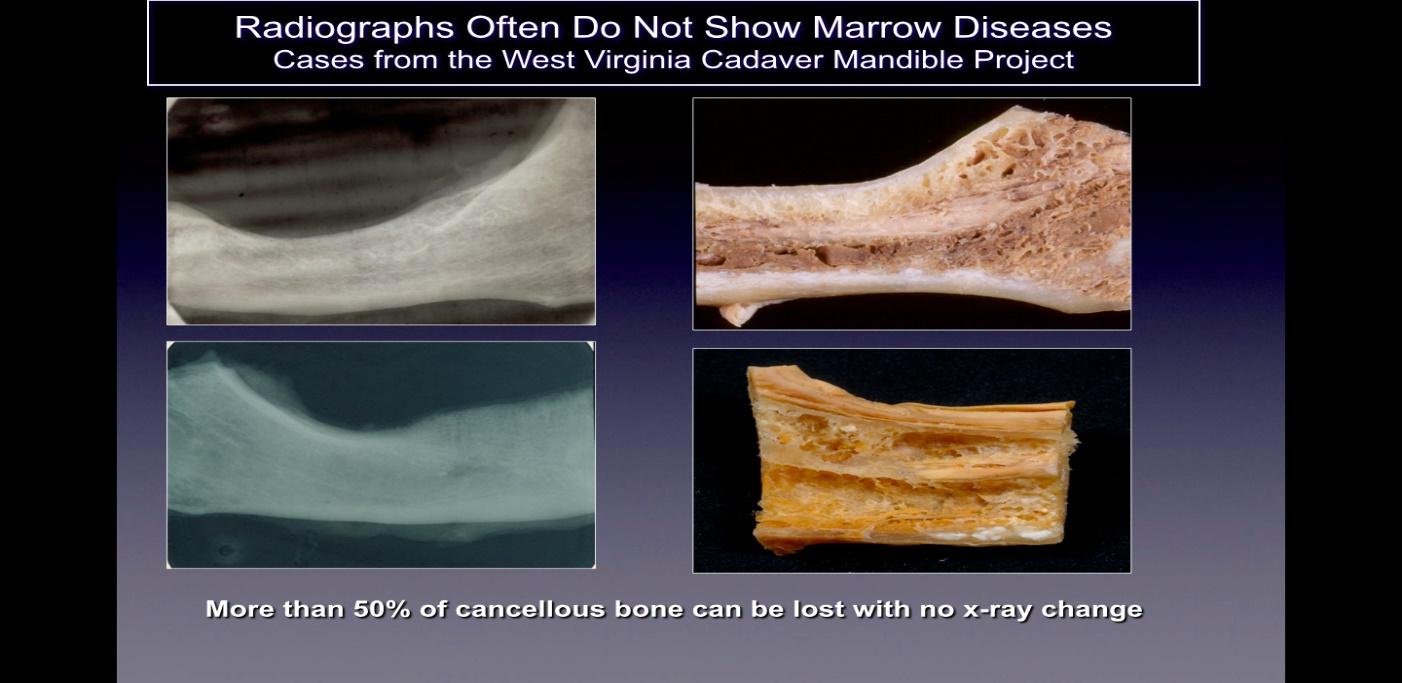
Figur 2 Billedtekst: På venstre side er vist 2-D røntgenbilleder af kæbeknogler taget fra kadavere, der vises
sund og rask. På højre side af figuren er fotografier af de samme kæbeknogler, der viser tydelig nekrotisk kavitation.
Figur tilpasset fra Bouquot, 2014.
Kliniske undersøgelser har vist, at CBCT-billeder også hjælper med at bestemme indholdet af en læsion (væskefyldt, granulomatøs, fast osv.), hvilket muligvis hjælper med at skelne mellem inflammatoriske læsioner, odontogene eller ikke-odontogene tumorer, cyster og andre benigne eller ondartede læsioner.
Nyligt udviklet software, der er specifikt integreret med forskellige typer CBCT-enheder, bruger Hounsfield-enheder (HU), som giver mulighed for en standardiseret vurdering af knogletæthed. HU repræsenterer den relative tæthed af kropsvæv i henhold til en kalibreret gråskala baseret på værdier for luft (-1000 HU), vand (0 HU) og knogletæthed (+1000 HU). Figur 3 viser forskellige visninger af et moderne CBCT-billede.
For at opsummere har CBCT vist sig nyttig til diagnosticering og behandling af kæbeknoglekavitationer ved:
- Identifikation af størrelsen, omfanget og 3-D-positionen af en læsion;
- Identifikation af en læsions nærhed til andre nærliggende vitale anatomiske strukturer såsom
inferior alveolær nerve, maksillær sinus eller tilstødende tandrødder;
- Bestemmelse af behandlingstilgangen: kirurgi versus ikke-kirurgisk; og
- Giver et opfølgende billede for at bestemme graden af heling og det mulige behov
at genbehandle en læsion.
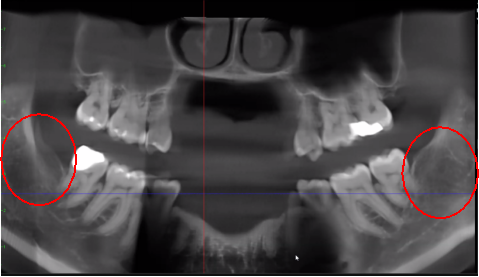
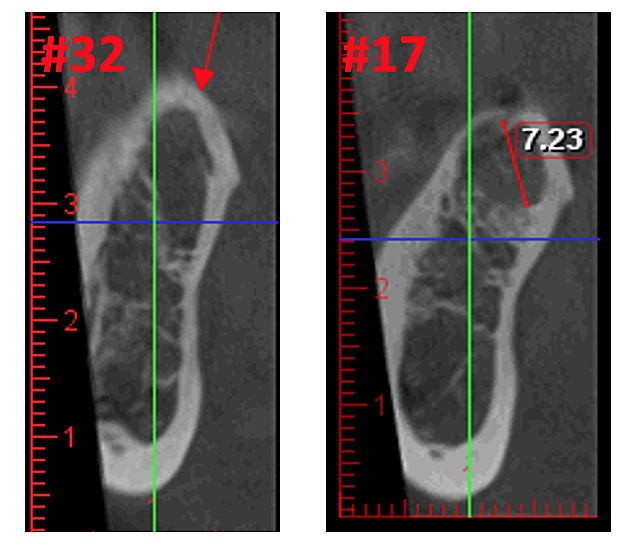
Figur 3 Forbedret klarhed af CBCT-billedet på grund af raffineret softwareteknologi, der reducerer artefakter og "støj", som tandimplantater og metalrestaureringer kan forårsage i billedet. Dette gør det lettere for tandlægen og patienten at visualisere læsionen. Det øverste panel er et panoramabillede af en CBCT, der viser venstre (#17) og højre (#32) placering og udstrækning af kavitationslæsioner i en kæbeknogleosteonekrosepatient. Det nederste venstre panel er en saggital visning af hvert websted. Det nederste højre panel er en 3D-gengivelse af sted #17, der viser kortikal porøsitet over medullær kavitation. Udlånt af Dr. Reese.
Vi nævner også kort her en ultralydsenhed, CaviTAU™®, der er blevet udviklet og bliver brugt i dele af Europa, specifikt til at detektere områder med lav knogletæthed i de øvre og nedre kæbeknogler, der tyder på kæbeknoglekavitationer. Denne trans-alveolære ultralyds-sonografi (TAU-n)-enhed er potentielt lig i sammenligning med CBCT til at detektere kæbemarvsdefekter og har den ekstra fordel, at den udsætter patienten for meget lavere niveauer af stråling. Denne enhed er i øjeblikket ikke tilgængelig i USA, men er under revision af den amerikanske fødevare- og lægemiddeladministration og kan meget vel være det primære diagnostiske værktøj, der bruges i Nordamerika til at behandle CIMJD.
Biomarkører og histologisk undersøgelse
På grund af den inflammatoriske natur af kæbeknoglekavitationer Lechner og Baehr har 2017 undersøgt det mulige forhold mellem udvalgte cytokiner og sygdommen. Et cytokin af særlig interesse er 'reguleret ved aktivering, normal T-celle udtrykt og udskilt' (RANTES). Dette cytokin, såvel som fibroblast vækstfaktor (FGF)-2, udtrykkes i større mængder i kavitationslæsioner og hos patienter med CIMDJ. Figur 4, leveret af Dr. Lechner, sammenligner niveauerne af RANTES hos patienter med kavitationer (rød søjle, venstre) med niveauerne i raske kontroller (blå søjle), og viser niveauer, der er mere end 25 gange højere hos dem med sygdommen. Lechner et al bruger to tilgange til at måle cytokinniveauer. Den ene er at måle niveauet af cytokiner systemisk fra blod (Diagnostic Solutions Laboratory, USA.). En anden metode er at tage en biopsi direkte fra det syge sted, når det er tilgængeligt for at blive evalueret af en oral patolog. Desværre kræver lokaliseret vævsprøvetagning på nuværende tidspunkt kompleks behandling og forsendelse, som endnu ikke er opnået i ikke-forskningsfaciliteter, men det har givet indsigtsfulde sammenhænge.
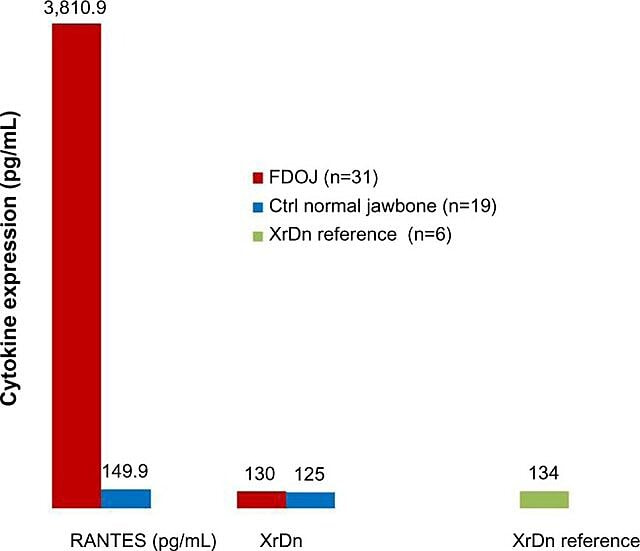
Figur 4 Fordeling af RANTES i 31 FDOJ-tilfælde og 19 prøver af normalt kæbeben sammenlignet med en røntgenstråletæthedsreference for begge grupper i de tilsvarende områder. Forkortelser: RANTES, reguleret ved aktivering, normal T-celle udtrykt og udskilt kemokin (CC motiv) ligand 5; XrDn, røntgen-tæthed; FDOJ, fedtdegenerativ osteonekrose af kæbeben; n, antal; Ctrl, kontrol. Figur leveret af Dr. Lechner. Licens nummer: CC BY-NC 3.0
Udviklende overvejelser til diagnostiske formål
Tilstedeværelsen af kæbeknoglekavitationer er veletableret klinisk. Imidlertid kræver klare diagnoser og bedste praksis behandlingsparametre yderligere forskning. Med det i tankerne er det nødvendigt kort at nævne nogle få spændende og potentielt værdifulde teknikker, som bliver brugt af nogle praktiserende læger.
Det er anerkendt, at yderligere fysiologiske vurderinger ville være et værdifuldt screenings- og diagnostisk værktøj. Et sådant værktøj, der bruges af nogle praktiserende læger, er termografisk billeddannelse. Generaliseret inflammatorisk aktivitet kan ses ved at måle varmeforskelle på overfladen af hoved og hals. Termografi er sikker, hurtig og kan have en diagnostisk værdi svarende til den for CBCT. En væsentlig ulempe er, at den mangler definition, hvilket gør det vanskeligt at skelne margenen eller omfanget af en læsion.
Nogle behandlere ser på den energiske profil af en læsion ved hjælp af Akupunktur Meridian Assessment (AMA) for at bestemme dens effekt på dens tilsvarende energimeridian. Denne type vurdering er baseret på Elektroakupunktur ifølge Voll (EAV). Denne teknik, som er baseret på gammel kinesisk medicin og akupunkturprincipper, er udviklet og undervises i USA. Akupunktur er blevet brugt til at lindre smerter og fremme heling. Den er baseret på balancen mellem energiflow (dvs. Chi) gennem specifikke energibaner i kroppen. Disse veje eller meridianer forbinder specifikke organer, væv, muskler og knogler med hinanden. Akupunktur bruger meget specifikke punkter på en meridian til at påvirke sundheden og vitaliteten af alle kropselementerne på denne meridian. Denne teknik er blevet brugt til at afsløre kæbeknoglesygdom, der, når den er løst, også behandler tilsyneladende ikke-relaterede sygdomme, såsom gigt eller kronisk træthedssyndrom. Denne teknik egner sig til yderligere undersøgelse (dvs. resultater skal dokumenteres og longitudinelle data erhverves og formidles).
Der er mange individuelle faktorer, der øger risikoen for udvikling af kæbeknoglekavitationer, men som regel er risikoen multifaktoriel. Risici for individet kan enten være ydre påvirkninger, såsom miljøfaktorer eller indre påvirkninger, såsom dårlig immunfunktion. Tabel 2 og 3 viser eksterne og interne risikofaktorer.


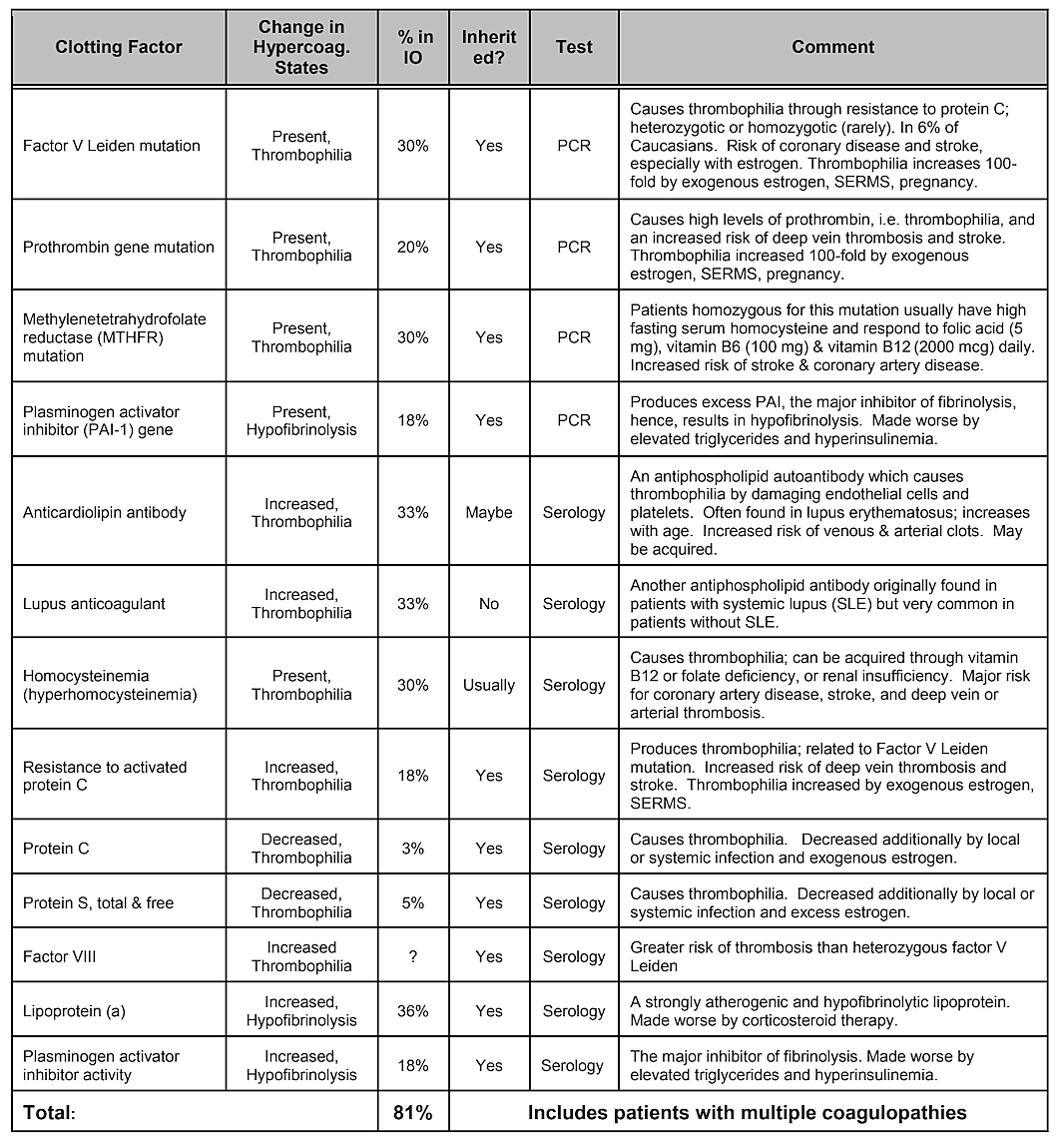
Bemærk, at tabel 2, Interne risikofaktorer, ikke inkluderer genetisk disposition. Mens genetiske afvigelser ville menes at spille en rolle, ingen enkelt genvariation eller endda kombination af gener har vist sig at være identificeret som en risikofaktor, men genetisk påvirkning er sandsynlig . En systematisk litteraturgennemgang udført i 2019 viste, at en række enkeltnukleotidpolymorfier er blevet identificeret, men der er ingen replikation på tværs af studier. Forfatterne konkluderede, at i betragtning af mangfoldigheden af gener, der har vist positive associationer med kavitationer og manglen på reproducerbarhed af undersøgelserne, ville den rolle, som genetiske årsager spillede, synes at være moderat og heterogen. Det kan dog være nødvendigt at målrette mod specifikke populationer for at identificere genetiske forskelle. Faktisk, som det er blevet påvist, er en af de mest almindelige og basale patofysiologiske mekanismer for iskæmisk knoglebeskadigelse overskydende koagulation fra hyperkoagulationstilstande, som sædvanligvis har genetiske fundamenter, som beskrevet af Bouquot og Lamarche (1999). Tabel 4 leveret af Dr. Bouquot viser de sygdomstilstande, der involverer hyperkoagulation, og de næste 3 afsnit giver et overblik over nogle af Dr. Bouquots resultater, som han præsenterede i sin rolle som forskningsdirektør ved Maxillofacial Center for Education and Research.
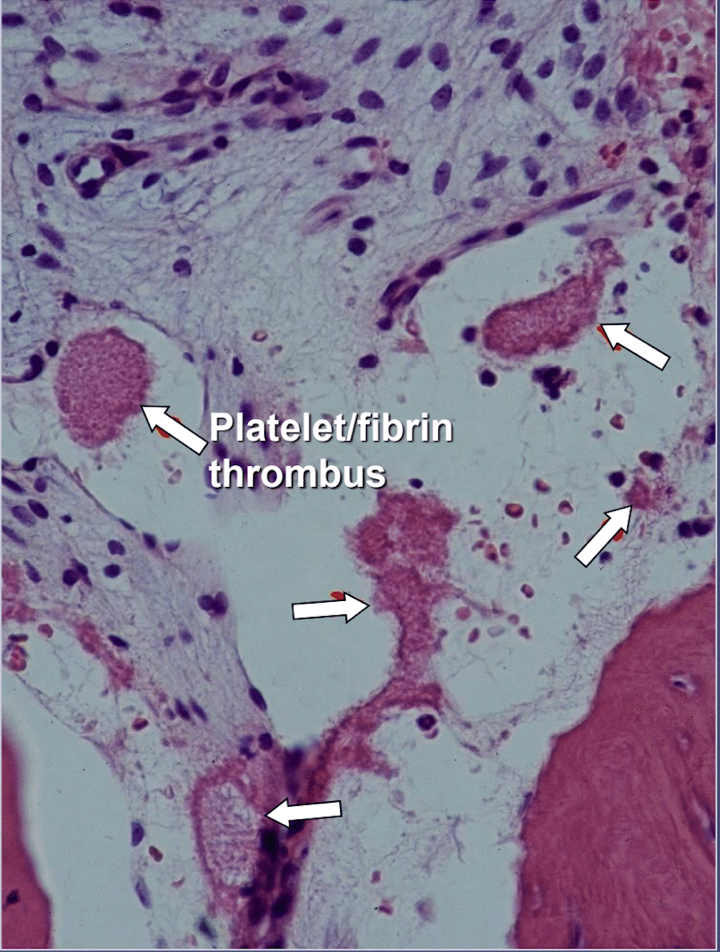
I kæbeknoglekavitationer er der tydelige tegn på iskæmisk osteonekrose, som er en knoglemarvssygdom, hvor knoglen bliver nekrotisk på grund af ilt- og næringsstofmangel. Som nævnt kan mange faktorer interagere og producere kavitationer, og op til 80% af patienterne har et problem, normalt arvet, med overdreven produktion af blodpropper i deres blodkar. Denne sygdom afsløres normalt ikke under rutinemæssige blodprøver. Knogle er særligt modtagelig for dette problem med hyperkoagulation og udvikler stærkt udvidede blodkar; øget, ofte smertefuldt, indre pres; stagnation af blod; og endda infarkter. Dette hyperkoagulationsproblem kan være antydet af en familiehistorie med slagtilfælde og hjerteanfald i en tidlig alder (mindre end 55 år), hofteudskiftning eller "gigt" (især i en tidlig alder), osteonekrose (især i en tidlig alder), dyb venetrombose, lungeemboli (blodpropper i lungerne), retinal venetrombose (propper i øjets nethinde) og tilbagevendende abort. Kæberne har 2 specifikke problemer med denne sygdom: 1) når den først er beskadiget, er den syge knogle dårligt i stand til at modstå lavgradige infektioner fra tand- og tandkødsbakterier; og 2) knoglen vil muligvis ikke komme sig efter den formindskede blodgennemstrømning, der er induceret af de lokalbedøvelsesmidler, der anvendes af tandlæger under tandarbejde. Figur 5 giver et mikroskopisk billede af en intravaskulær trombe.
Tabel 4 Sygdomstilstande, der involverer hyperkoagulation. Fire ud af fem kæbeknoglekavitationspatienter har en af disse koaguleringer
faktor problemer.
Uanset den underliggende årsag til hyperkoagulation, udvikler knoglen enten en fibrøs marv (fibre kan leve i næringssultede områder), en fedtet, død fedtmarv ("våd råd"), en meget tør, nogle gange læderagtig marv ("tør råd" ), eller et helt hult marvrum ("kavitation").
Enhver knogle kan blive påvirket, men hofter, knæ og kæber er oftest involveret. Smerter er ofte alvorlige, men omkring 1/3rd af patienterne ikke oplever smerter. Kroppen har problemer med at helbrede sig selv fra denne sygdom og 2/3rds af tilfælde kræver kirurgisk fjernelse af beskadiget marv, normalt ved at skrabe med curetter. Kirurgi vil eliminere problemet (og smerten) på næsten 3/4ths af patienter med kæbeinvolvering, selvom gentagne operationer, sædvanligvis mindre procedurer end de første, er påkrævet hos 40 % af patienterne, nogle gange i andre dele af kæberne, fordi sygdommen så ofte har "spring" læsioner (dvs. flere steder i samme eller lignende knogler), med normal marv imellem. Mere end halvdelen af hoftepatienter vil i sidste ende få sygdommen i den modsatte hofte. Mere end 1/3rd af kæbeknoglepatienter vil få sygdommen i andre kvadranter af kæben. For nylig har det vist sig, at 40% af patienter med osteonekrose i enten hofte eller kæbe vil reagere på antikoagulering med lavmolekylært heparin (Lovenox) eller Coumadin med smertelindring og knogleheling.
Figur 5 Mikroskopisk billede af intravaskulære tromber
Hvis man søger en ikke-farmaceutisk tilgang til at reducere risikoen for hyperkoagulation, kan man overveje brugen af supplerende enzymer såsom nattokinase eller den mere kraftfulde lumbrokinase, som begge har fibrinolytiske og antikoagulerende egenskaber. Desuden bør kobbermangeltilstande, som er forbundet med koagulationsdysfunktion, udelukkes på grund af den øgede risiko for hyperkoagulation, som observeres hos patienter med kæbeknoglekavitationer.
SYSTEMISKE OG KLINISKE IMPLIKATIONER
Tilstedeværelsen af kæbeknoglekavitationer og deres associerede patologi omfatter nogle specifikke symptomer, men inkluderer også ofte nogle ikke-specifikke systemiske symptomer. Derfor bør dets diagnose og behandling behandles med grundig overvejelse af plejeteamet. De mest unikke og banebrydende erkendelser, der er kommet frem siden IAOMT 2014-positionspapiret, er løsningen af tilsyneladende ikke-relaterede kroniske inflammatoriske tilstande efter kavitationsbehandling. Uanset om systemiske sygdomme er af autoimmun karakter eller inflammation, der på anden måde forekommer, er der rapporteret betydelige forbedringer, herunder forbedring af cancer. Symptomkomplekset forbundet med disse læsioner er meget individualiseret og derfor ikke generaliserbart eller let genkendeligt. Derfor er IAOMT af den tankegang, at når en patient diagnosticeres med kæbeknoglekavitationer med eller uden associeret lokaliseret smerte, og også har anden systemisk sygdom, der ikke tidligere er tilskrevet kæbeknoglekavitationer, har patienten behov for yderligere evaluering for at afgøre, om sygdommen er forbundet med , eller er en følge af sygdommen. IAOMT undersøgte sine medlemmer for at lære mere om, hvilke systemiske symptomer/sygdomme, der forsvinder efter kavitationskirurgi. Resultaterne er præsenteret i bilag I.
Tilstedeværelsen af cytokiner genereret i dårligt vaskulariserede, nekrotiske læsioner af kæbeknoglekavitationer synes at fungere som et fokus for inflammatoriske cytokiner, der holder andre områder af inflammation aktive og/eller kroniske. Lindringen eller i det mindste forbedringen fra lokaliserede kæbesmerter efter behandling er håbet og forventet, men denne fokale teori om inflammation, som vil blive diskuteret i detaljer nedenfor, kan forklare, hvorfor så mange tilsyneladende 'urelaterede' sygdomme, der har forbindelser til kroniske inflammatoriske tilstande mindskes også med kavitationsbehandling.
Til støtte for konklusionerne i IAOMT's 2014-positionspapir, der forbinder kæbeknoglekavitationer og systemiske sygdomme, viser forskning og kliniske undersøgelser, der for nylig er offentliggjort af Lechner, von Baehr og andre, at kæbeknoglekavitationslæsioner indeholder en specifik cytokinprofil, der ikke ses i andre knoglepatologier. . Sammenlignet med sunde kæbeknogleprøver viser kavitationspatologier konstant en stærk opregulering af fibroblastvækstfaktor (FGF-2), Interleukin 1-receptorantagonist (Il-1ra) og, af særlig betydning, RANTES. RANTES, også kendt som CCL5 (cc motiv Ligand 5) er blevet beskrevet som et kemotaktisk cytokin med en stærk proinflammatorisk virkning. Disse kemokiner har vist sig at interferere i flere stadier af immunresponset og er væsentligt involveret i forskellige patologiske tilstande og infektioner. Undersøgelser har vist, at RANTES er impliceret i mange systemiske sygdomme, såsom gigt, kronisk træthedssyndrom, atopisk dermatitis, nefritis, colitis, alopeci, skjoldbruskkirtelsygdomme og fremme af multipel sklerose og Parkinsons sygdom. Yderligere har RANTES vist sig at forårsage en acceleration af tumorvækst.
Fibroblastvækstfaktorer er også blevet impliceret i kæbeknoglekavitationer. Fibroblast-vækstfaktorerne, FGF-2, og deres associerede receptorer, er ansvarlige for mange afgørende funktioner, herunder celleproliferation, overlevelse og migration. De er også modtagelige for at blive kapret af kræftceller og spiller en onkogen rolle i mange kræftformer. For eksempel fremmer FGF-2 tumor- og cancerprogression i prostatacancer. Derudover har FGF-2-niveauer vist direkte korrelation til progression, metastaser og dårlig overlevelsesprognose hos kolorektal cancerpatienter. Sammenlignet med kræftfri kontroller har patienter med gastrisk karcinom signifikant højere niveauer af FGF-2 i deres serum. Disse inflammatoriske budbringere har været involveret i mange alvorlige sygdomme, uanset om de er af inflammatorisk karakter eller kræft. I modsætning til RANTES/CCL5 og FGF-2 har IL1-ra vist sig at fungere som en stærk anti-inflammatorisk mediator, hvilket bidrager til manglen på almindelige inflammatoriske tegn i nogle kavitationslæsioner.
De for høje niveauer af RANTES og FGF-2 i kavitationslæsioner er blevet sammenlignet og forbundet med niveauerne observeret ved andre systemiske sygdomme som amyotrofisk lateral sklerose, (ALS) multipel sklerose (MS), leddegigt og brystkræft. Faktisk er niveauerne af disse budbringere påvist i kæbeknoglekavitationer højere end i serum og cerebrospinalvæske hos ALS- og MS-patienter. Aktuel forskning udført af Lechner og von Baehr har påvist en 26-fold stigning i RANTES i kæbebenets osteonekrotiske læsioner hos brystkræftpatienter. Lechner og kolleger foreslår kavitation afledt RANTES kan tjene som en fremskynder af brystkræft udvikling og progression.
Som tidligere nævnt er der talrige tilfælde af asymptomatiske kæbeknoglekavitationer. I disse tilfælde ses akutte pro-inflammatoriske cytokiner såsom TNF-alfa og IL-6 IKKE i øget antal i de patohistologiske fund af kavitationsprøver. Hos disse patienter er fraværet af disse pro-inflammatoriske cytokiner forbundet med høje niveauer af en anti-inflammatorisk cytokin Interleukin 1-receptorantagonist (Il-1ra). Den rimelige konklusion er, at akut inflammation forbundet med kæbeknoglekavitationer er under kontrol af høje niveauer af RANTES/FGF-2. Som et resultat, for at stille en diagnose, foreslår Lechner og von Baehr at nedtone fokus på tilstedeværelsen af inflammation og overveje signalvejen, primært via overekspression af RANTES/FGF-2. De høje niveauer af RANTES/FGF-2 hos kavitationspatienter indikerer, at disse læsioner kan forårsage lignende og gensidigt forstærkende patogene signalveje til andre organer. Immunsystemet aktiveres som reaktion på faresignaler, som fremkalder forskellige medfødte molekylære veje, der kulminerer i inflammatorisk cytokinproduktion og mulig aktivering af det adaptive immunsystem. Dette understøtter ideen og teorien om, at kæbeknoglekavitationer kan tjene som en grundlæggende årsag til kroniske inflammatoriske sygdomme via RANTES/FGF-2-produktion og forklarer yderligere, hvorfor akutte symptomer på betændelse ikke altid ses eller mærkes af patienten i kæbeknoglelæsionerne dem selv. Således repræsenterer kæbeknoglekavitationer og disse implicerede budbringere et integrerende aspekt af inflammatorisk sygdom og tjener som en potentiel ætiologi af sygdommen. Fjernelse af kavitationer kan være en nøgle til at vende inflammatoriske sygdomme. Dette understøttes af observationen af en reduktion i serum RANTES-niveauer efter kirurgisk indgreb hos 5 brystkræftpatienter (se tabel 5). Yderligere forskning og test af RANTES/CCL5-niveauer kan give indsigt i dette forhold. De opmuntrende observationer er de forbedringer i livskvalitet, som mange kæbeknoglekavitationspatienter har opnået, uanset om det er lindring på operationsstedet eller en mindskelse af kronisk inflammation eller sygdom andre steder.
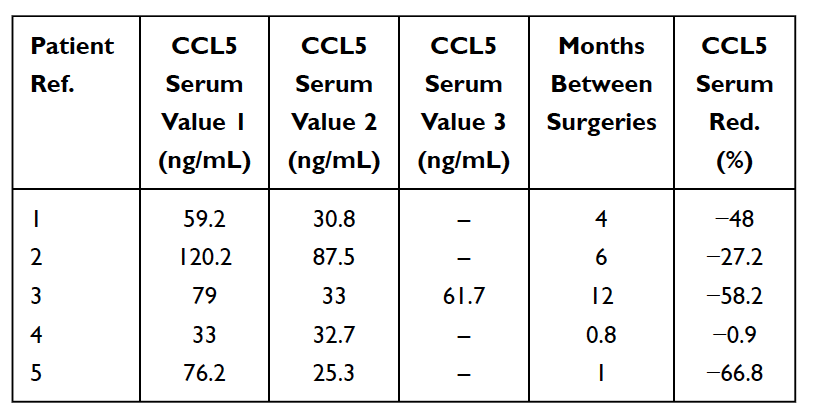
Tabel 5
Reduktion (Red.) i RANTES/CCL5 i serum hos 5 brystkræftpatienter, der blev opereret for fedtdegenerativ osteonekrose i kæbeknoglen (FDOJ). Bord tilpasset fra
Lechner et al, 2021. Udtrykt kæbeknoglekavitation RANTES/CCL5: Casestudier, der forbinder tavs inflammation i kæbebenet med epistemologi af brystkræft. Brystkræft: Mål og terapi.
På grund af den mangelfulde litteratur om behandling af kavitationslæsioner, undersøgte IAOMT sit medlemskab for at indsamle information om, hvilke tendenser og behandlinger der udvikler sig hen imod en 'standard for pleje'. Resultaterne af undersøgelsen er kort omtalt i bilag II.
Når placeringen og størrelsen af læsionerne er bestemt, er behandlingsmodaliteter nødvendige. IAOMT er af den tankegang, at det generelt er uacceptabelt at efterlade "død ben" i den menneskelige krop. Dette er baseret på data, der tyder på, at kæbeknoglekavitationer kan være fokuspunkter for systemiske cytokiner og endotoksiner til at starte processen med at forringe en patients generelle helbred.
Under ideelle omstændigheder bør der udføres en biopsi for at bekræfte diagnoser af enhver kæbeknoglepatologi og udelukke andre sygdomstilstande. Derefter er behandling for at fjerne eller eliminere den involverede patologi og stimulere genvæksten af normal, vital knogle nødvendig. På nuværende tidspunkt i den peer-reviewede litteratur synes kirurgisk terapi bestående af udskæring af den berørte ikke-vitale knogle at være den foretrukne behandling for kæbeknoglekavitationer. Behandling involverer brug af lokalbedøvelse, hvilket fører til en vigtig overvejelse. Det var tidligere antaget, at epinephrinholdige bedøvelsesmidler, som har kendte vasokonstriktive egenskaber, skulle undgås hos patienter, som måske allerede har kompromitteret blodgennemstrømningen i forbindelse med deres sygdomstilstand. Men i en række molekylære undersøgelser steg osteoblastisk differentiering med brugen af epinephrin. Derfor skal klinikeren afgøre fra sag til sag, om der skal bruges adrenalin og i givet fald den mængde, der skal bruges, som vil give de bedste resultater.
Efter en kirurgisk udskæring og grundig curettage af læsionen og skylning med sterilt normalt saltvand, forbedres helingen ved anbringelse af blodpladerige fibrin (PRF)-transplantater i det ossøse hulrum. Anvendelsen af trombocytrige fibrinkoncentrater i kirurgiske procedurer er ikke kun gavnlig ud fra et koagulationssynspunkt, men også ud fra aspektet af frigivelse af vækstfaktorer over en periode på op til fjorten dage efter operationen. Før brugen af PRF-transplantater og andre supplerende terapier forekom tilbagefald af den osteonekrotiske kæbeknoglelæsion efter operation i så mange som 40 % af tilfældene.
En gennemgang af de eksterne risikofaktorer skitseret i tabel 2 tyder stærkt på, at ugunstige resultater kan undgås med passende kirurgisk teknik og læge/patient-interaktion, især i modtagelige populationer. Det er tilrådeligt at overveje at anvende atraumatiske teknikker, minimere eller forebygge paradentose og andre tandsygdomme og vælge et armamentarium, der giver de bedste helbredende resultater. At give patienten grundige præ- og postoperative instruktioner, herunder risici forbundet med rygning af cigaretter, kan hjælpe med at minimere negative resultater.
I betragtning af den brede liste over potentielle risikofaktorer, der er anført i tabel 2 og 3, anbefales konsultationer med patientens udvidede plejeteam for korrekt at fastslå eventuelle skjulte risikofaktorer, der kan bidrage til udviklingen af kæbeknoglekavitationer. For eksempel er en vigtig overvejelse ved behandling af kæbeknoglekavitationer, om personen tager antidepressiva, specifikt selektive serotoningenoptagshæmmere (SSRI'er). SSRI'er er blevet forbundet med reduceret knoglemassetæthed og øget frakturfrekvens. SSRI Fluoxetine (Prozac) hæmmer direkte osteoblastdifferentiering og mineralisering. Mindst to uafhængige undersøgelser, der undersøgte SSRI-brugere sammenlignet med kontroller, har vist, at SRRI-brug er forbundet med dårligere panoramamorfometriske indekser.
Prækonditionering kan også bidrage til vellykkede behandlingsresultater. Dette indebærer at skabe et vævsmiljø, der befordrer heling ved at forsyne kroppen med passende niveauer af passende næringsstoffer, der forbedrer det biologiske terræn ved at optimere homeostase i kroppen. Prækonditioneringstaktikker er ikke altid mulige eller acceptable for patienten, men er vigtigere for de patienter, der har kendte modtageligheder, såsom dem med genetisk disposition, helbredende lidelser eller kompromitteret helbred. I sådanne tilfælde er det afgørende, at denne optimering sker for at minimere niveauer af oxidativt stress, som ikke kun kan stimulere sygdomsprocessen, men kan forstyrre den ønskede heling.
Ideelt set bør reduktionen af enhver giftig belastning på kroppen, såsom fluor og/eller kviksølv fra dentale amalgamfyldninger, fuldføres før behandling af kæbeknoglekavitationer. Kviksølv kan fortrænge jern i mitokondriernes elektrontransportkæde. Dette resulterer i overskydende frit jern (jernholdigt jern eller Fe++), der producerer skadelige reaktive oxygenarter (ROS), også kendt som frie radikaler, som forårsager oxidativ stress. Overskydende jern i knoglevæv hæmmer også den korrekte funktion af osteoblaster, hvilket naturligvis vil have en negativ effekt, når man forsøger at helbrede en knoglelidelse.
Andre mangler bør også afhjælpes inden behandlingen. Når der er mangel på biotilgængeligt kobber, magnesium og retinol, bliver stofskifte og genanvendelse af jern dysreguleret i kroppen, hvilket bidrager til, at overskydende frit jern de forkerte steder fører til endnu større oxidativt stress og risiko for sygdom. Mere specifikt bliver mange enzymer i kroppen (såsom ceruloplasmin) inaktive, når der er utilstrækkelige niveauer af biotilgængeligt kobber, magnesium og retinol, som derefter opretholder systemisk jerndysregulering og den resulterende stigning i oxidativt stress og risiko for sygdom.
Alternative behandlingsstrategier
Alternative teknikker, der bruges som primære eller understøttende terapier, bør også evalueres. Disse omfatter homøopati, elektrisk stimulering, lysterapi såsom fotobiomodulering og laser, medicinsk kvalitet oxygen/ozon, hyperbar oxygen, antikoaguleringsmodaliteter, Sanum-midler, ernæring og nutraceuticals, infrarød sauna, intravenøs ozonterapi, energibehandlinger og andre. På nuværende tidspunkt er der ikke udført videnskab, der ville bekræfte, at disse alternative behandlingsformer er enten levedygtige eller ineffektive. Der bør etableres standarder for pleje for at sikre korrekt heling og afgiftning. Teknikker til evaluering af succes bør testes og standardiseres. Protokoller eller procedurer, der hjælper med at bestemme, hvornår behandlingen er passende, og hvornår den ikke er det, bør fremlægges til evaluering.
Forskning har vist, at tilstedeværelsen af kæbeknoglekavitationer er en snigende sygdomsproces forbundet med nedsat blodgennemstrømning. Kompromitteret medullær blodgennemstrømning fører til dårligt mineraliseret og utilstrækkelig vaskularisering i områder af kæbeknoglen, der kan blive inficeret med patogener, hvilket øger cellulær død. Den træge blodgennemstrømning i kavitationslæsioner udfordrer leveringen af antibiotika, næringsstoffer og immunforsvarsbudbringere. Det iskæmiske miljø kan også rumme og fremme kroniske inflammatoriske mediatorer, der kan have endnu mere skadelige virkninger på systemisk sundhed. Genetisk disposition, nedsat immunfunktion, virkninger af visse medikamenter, traumer og infektioner og andre faktorer som rygning kan anstifte eller fremskynde udviklingen af kæbeknoglekavitationer.
Sammen med den fremtrædende kæbeknoglepatolog, Dr. Jerry Bouquot, præsenterer og promoverer IAOMT en histologisk og patologisk korrekt identifikation af kæbeknoglekavitationslæsioner som kronisk iskæmisk medullær sygdom i kæbebenet, CIMDJ. Selvom mange navne, akronymer og termer historisk har og i øjeblikket bruges til at betegne denne sygdom, er IAOMT overbevist om, at dette er det mest passende udtryk til at beskrive den patologiske og mikro-histologiske tilstand, der almindeligvis findes i kæbeknoglekavitationer.
Selvom de fleste kæbeknoglekavitationslæsioner er svære at diagnosticere med rutinemæssige røntgenbilleder, og de fleste ikke er smertefulde, bør man aldrig antage, at sygdomsprocessen ikke eksisterer. Der er mange sygdomsprocesser, som er svære at diagnosticere, og mange, der ikke er smertefulde. Hvis vi brugte smerte som en indikator for behandling, ville paradentose, diabetes og de fleste kræftformer gå ubehandlet. Dagens tandlæge har et bredt spektrum af metoder til succesfuld behandling af kæbeknoglekavitationer, og manglende anerkendelse af sygdommen og anbefale behandling er ikke mindre alvorlig end manglende diagnosticering og behandling af paradentose. For vores patienters sundhed og velvære er et paradigmeskift afgørende for alle sundhedsprofessionelle, inklusive tandlæger og læger, til 1) at anerkende forekomsten af kæbeknoglekavitationer og 2) anerkende sammenhængen mellem kæbeknoglekavitationer og systemisk sygdom.
IAOMT SURVEY 2 RESULTATER (2023)
Som diskuteret kort i papiret forsvinder ikke-relaterede tilstande ofte efter kavitationskirurgi. For at lære mere om, hvilke typer tilstande der forsvinder, og hvordan proksimal remission opstår i forhold til operationen, blev en anden undersøgelse sendt ud til IAOMT-medlemskabet. En liste over symptomer og tilstande, som medlemmer af denne komité har observeret at forbedre efter operationen, blev udarbejdet til undersøgelsen. Respondenterne blev spurgt, om de havde observeret nogen af disse tilstande, der forsvandt efter operationen, og i givet fald i hvilken grad. De blev også spurgt, om symptomerne forsvandt hurtigt, eller om forbedringerne tog længere tid end to måneder. Derudover blev respondenterne spurgt om, hvorvidt de typisk udførte operation på individuelle steder, flere unilaterale steder eller alle steder i én operation. Resultaterne af undersøgelsen er præsenteret i figurerne nedenfor. Dataene er foreløbige, da antallet af respondenter var lille (33), og at der mangler nogle data.
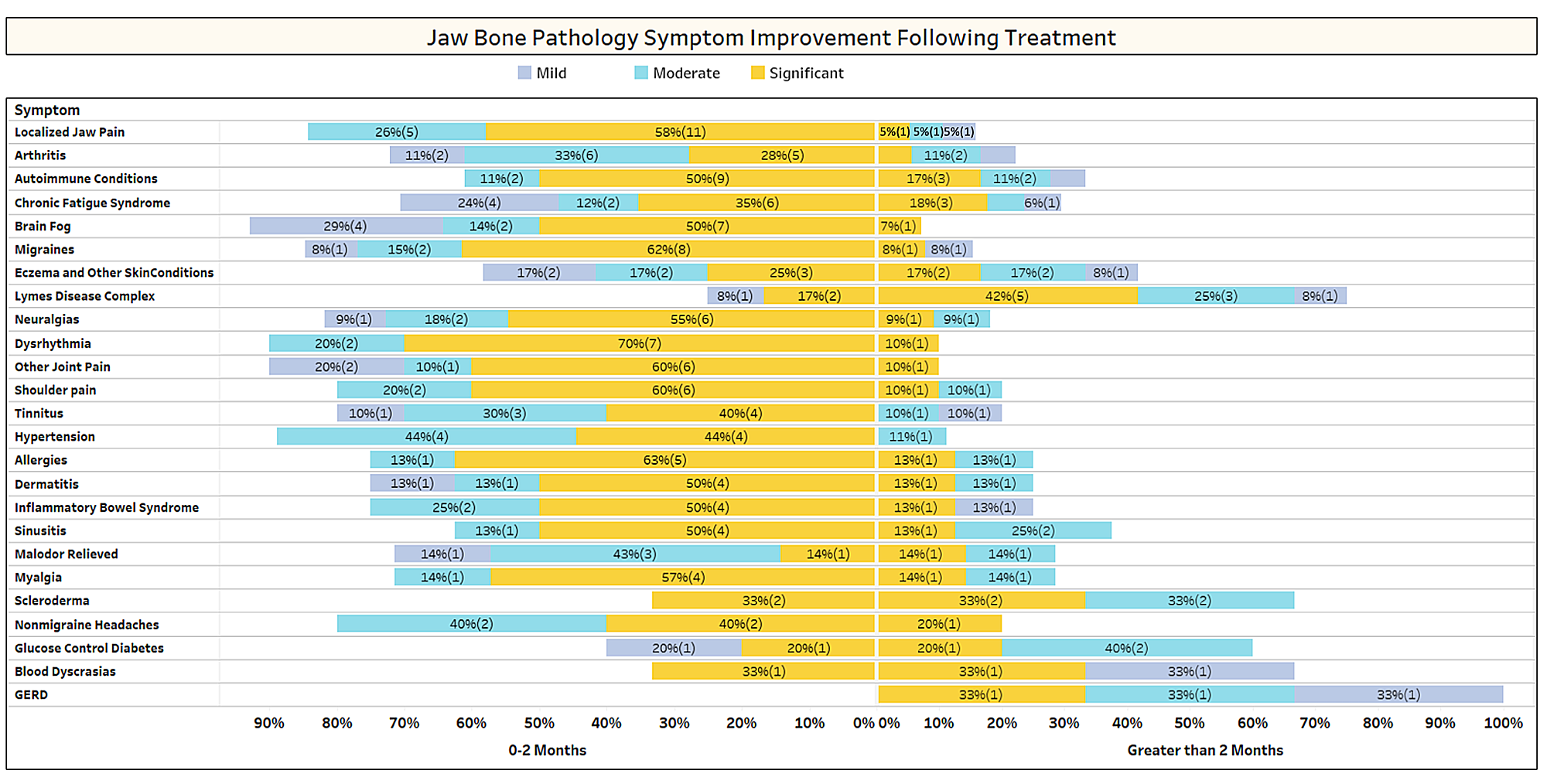
Appx I Fig 1 Respondenterne vurderede forbedringsniveauet (mildt, moderat eller signifikant) og noterede, om forbedringen skete hurtigt (0-2 måneder) eller tog længere tid (> 2 måneder). Tilstandene/symptomerne er anført i rækkefølgen af de fleste rapporterede. Bemærk, at de fleste tilstande/symptomer forsvandt på mindre end to måneder (venstre side af midterlinjen).
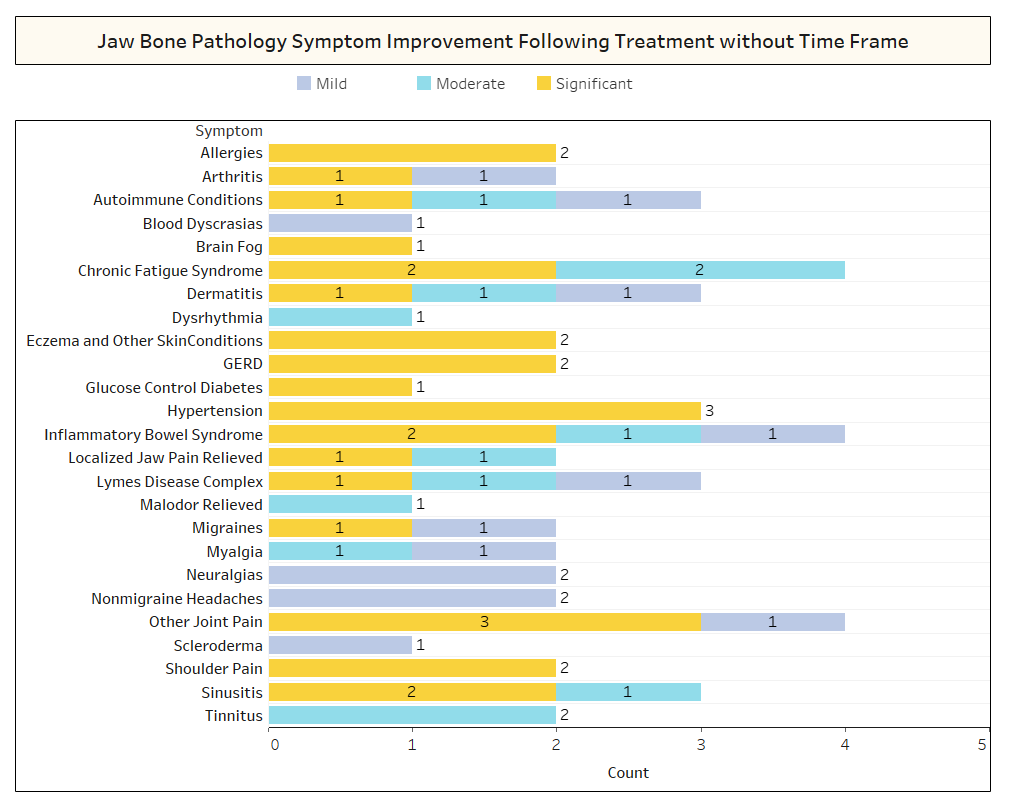
Appx I Fig 2 Som vist ovenfor bemærkede respondenterne i flere tilfælde ikke tidsrammen for genopretning for de forbedringer, der blev observeret.
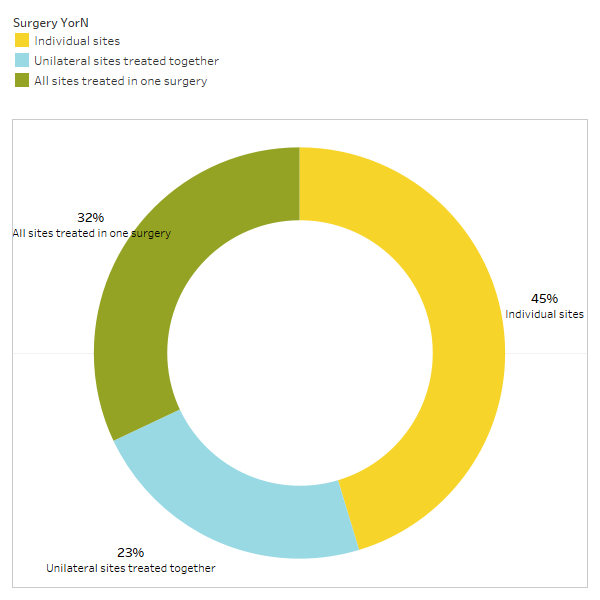
Appx I Fig 3 Respondenterne svarede på forespørgslen: "Anbefaler/opfører du typisk
en operation for individuelle steder, ensidige steder behandlet sammen eller alle steder behandlet i én operation?"
IAOMT SURVEY 1 RESULTATER (2021)
På grund af mangel på litteratur og kliniske case-gennemgange vedrørende behandling af kavitationslæsioner, undersøgte IAOMT sit medlemskab for at indsamle information om, hvilke tendenser og behandlinger der udvikler sig hen imod en 'standard for pleje'. Den fulde undersøgelse er tilgængelig på IAOMT-webstedet (bemærk, at ikke alle praktikere svarede på alle undersøgelsesforespørgsler).
For kort at opsummere tilbyder størstedelen af de 79 respondenter kirurgisk behandling, som involverer refleksion af blødt væv, kirurgisk adgang til kavitationsstedet og forskellige metoder til fysisk at 'rense ud' og desinficere det berørte sted. En bred vifte af medikamenter, nutraceuticals og/eller blodprodukter bruges til at fremme heling af læsionen før lukning af bløddelssnittet.
Roterende bor bruges ofte til at åbne eller få adgang til knoglelæsionen. De fleste klinikere bruger et håndinstrument til at curette eller skrabe den syge knogle ud (68 %), men andre teknikker og værktøjer bruges også, såsom en roterende bor (40 %), et piezoelektrisk (ultralyd) instrument (35 %) eller en ER:YAG-laser (36%), som er en laserfrekvens, der bruges til fotoakustisk streaming.
Når først stedet er renset ud, debrideret og/eller curettet, bruger de fleste respondenter ozonvand/gas til at desinficere og fremme heling. 86 % af de adspurgte anvender PRF (blodpladerigt fibrin), PRP (blodpladerigt plasma) eller ozoneret PRF eller PRP. En lovende desinfektionsteknik rapporteret i litteraturen og i denne undersøgelse (42%) er den intraoperative brug af Er:YAG. 32 % af de adspurgte bruger ikke nogen form for knogletransplantation til at udfylde kavitationsstedet.
De fleste respondenter (59%) biopsierer typisk ikke læsionerne med angivelse af en række forskellige årsager fra omkostninger, manglende evne til at få levedygtige vævsprøver, vanskeligheder med at finde et patologisk laboratorium eller sikkerhed for sygdommens status.
De fleste respondenter bruger ikke antibiotika præoperativt (79 %), under operation (95 %) eller postoperativt (69 %). Anden IV-støtte, der bruges, omfatter dexamethason-steroider (8%) og C-vitaminer (48%). Mange respondenter (52%) bruger lavniveau laserterapi (LLLT) postoperativt til helbredende formål. Mange respondenter anbefaler næringsstofstøtte, herunder vitaminer, mineraler og forskellige homøopatiske midler før (81 %) og under (93 %) helingsperioden.
 Billeder
Billeder
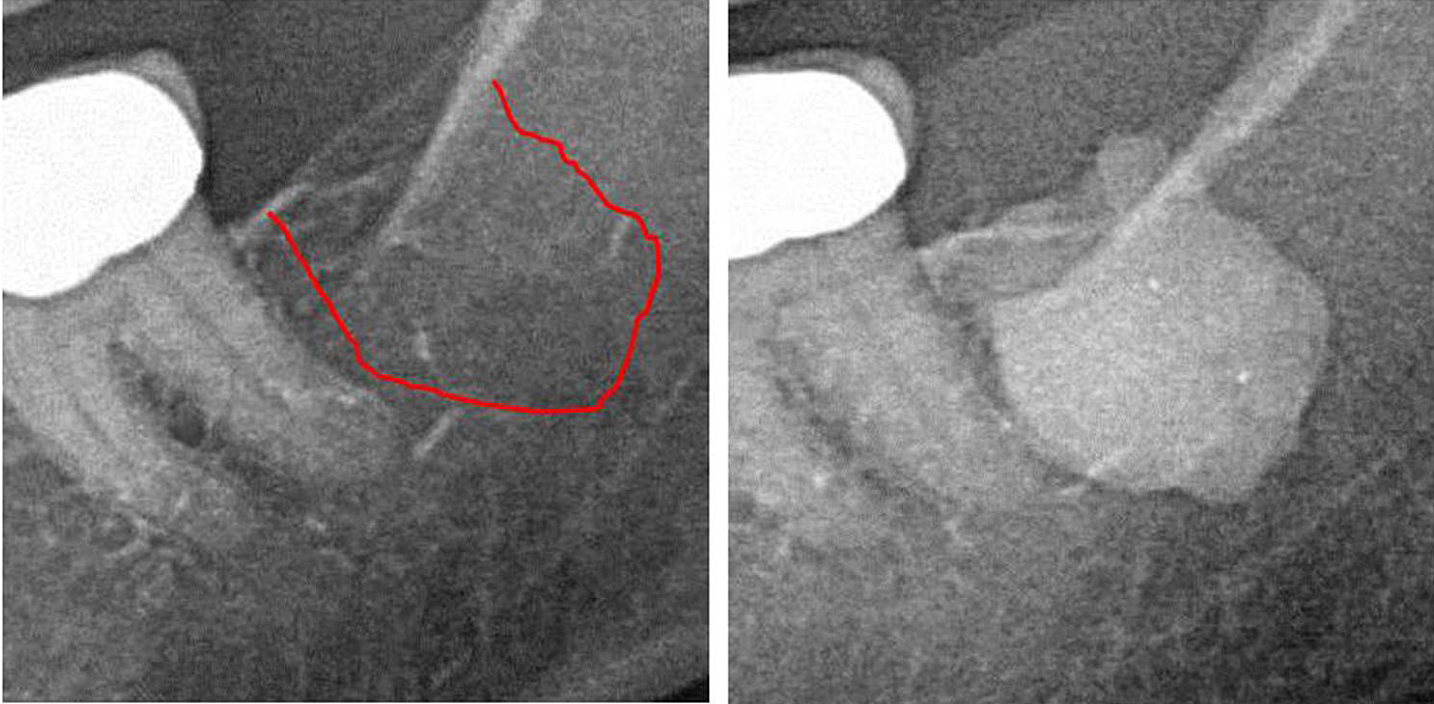
Appx III Fig 1 Venstre panel: 2D røntgendiagnostik af område #38. Højre panel: Dokumentation af udstrækningen af FDO) i retromolar område 38/39 ved brug af et kontrastmiddel efter FDOJ-operation.
Forkortelser: FDOJ, fedtdegenerativ osteonekrose af kæbeknoglen.
Tilpasset fra Lechner, et al, 2021. "Kæbeknoglekavitation udtrykt RANTES/CCL5: Casestudier, der forbinder stille inflammation i kæbebenet med epistemologi af brystkræft." Brystkræft: Mål og terapi
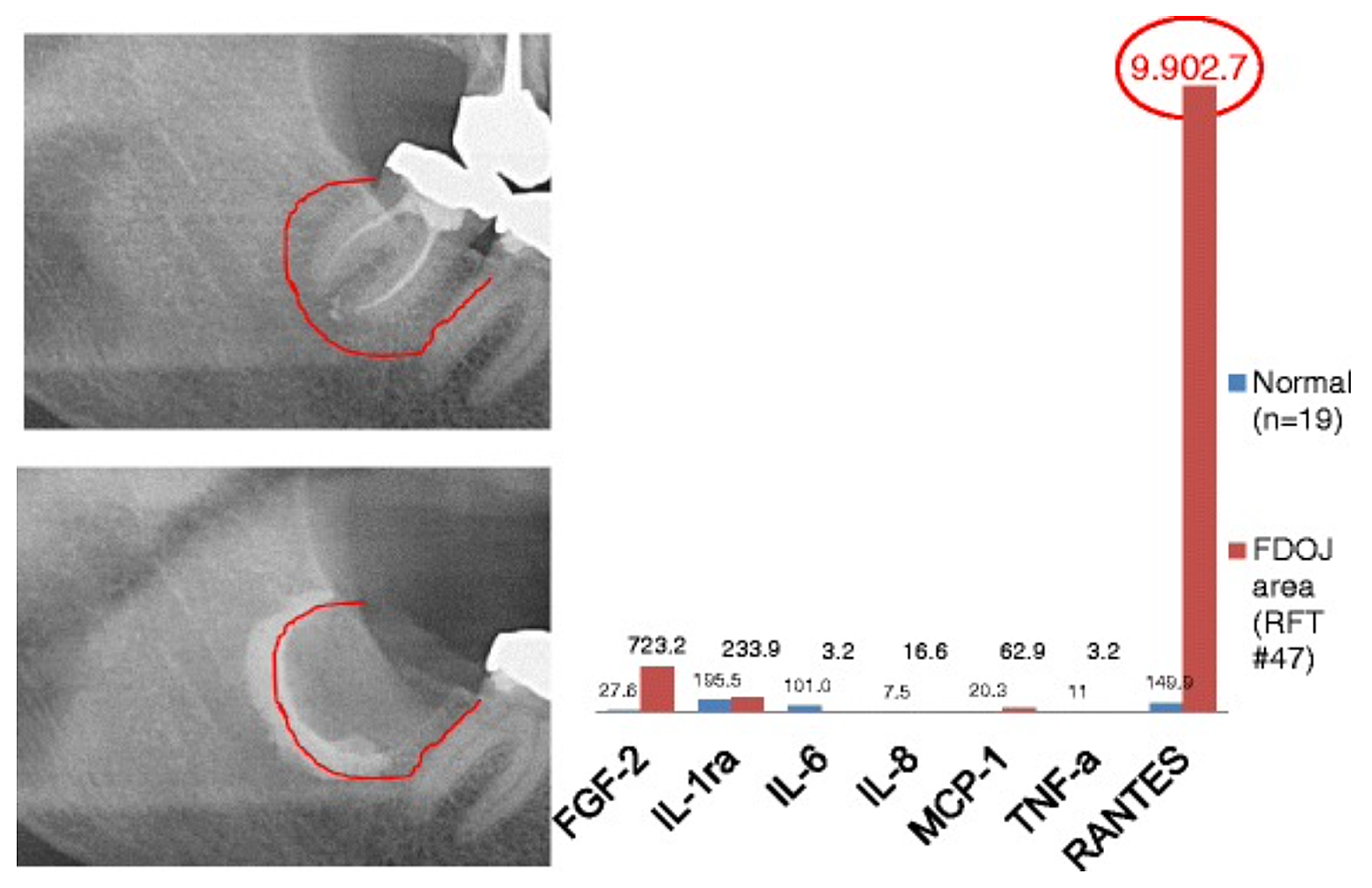
Appx 3 Fig 2 Sammenligning af syv cytokiner (FGF-2, IL-1ra, IL-6, IL-8, MCP-1, TNF-a og RANTES) i FDOJ under RFT #47 med cytokinerne i det sunde kæbeben (n = 19). Intraoperativ dokumentation af forlængelse af FDOJ i højre underkæbeknogle, område #47 apikalt af RFT #47, med kontrastmiddel efter kirurgisk fjernelse af RFT #47.
Forkortelser: FDOJ, fedtdegenerativ osteonekrose af kæbeknoglen.
Tilpasset fra Lechner og von Baehr, 2015. "Chemokine RANTES/CCL5 as an Unknown Link between Wound Healing in the Jawbone and Systemic Disease: Is Prediction and Tailored Treatments in the Horizon?" EPMA Journal
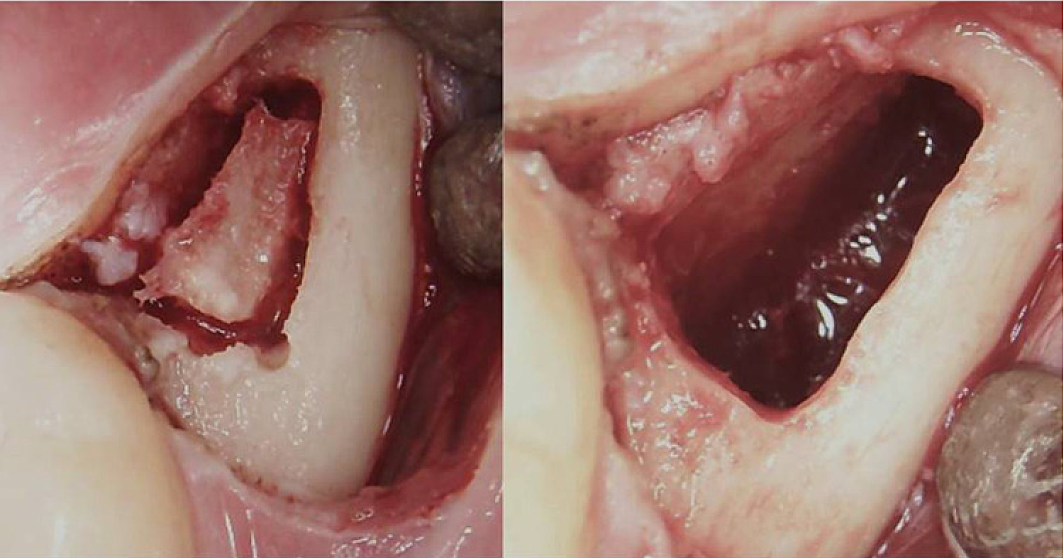
Appx III Fig 3 Kirurgisk procedure for en retromolar BMDJ/FDOJ. Venstre panel: efter foldning af mucoperiosteal flappen blev der dannet et knoglevindue i cortex. Højre panel: curettet medullært hulrum.
Forkortelser: BMDJ, knoglemarvsdefekt i kæbeben; FDOJ, fedtdegenerativ osteonekrose af kæbeknoglen.
Tilpasset fra Lechner, et al, 2021. "Kronisk træthedssyndrom og knoglemarvsdefekter i kæben - en caserapport om yderligere dental røntgendiagnostik med ultralyd." International Medical Case Reports Journal
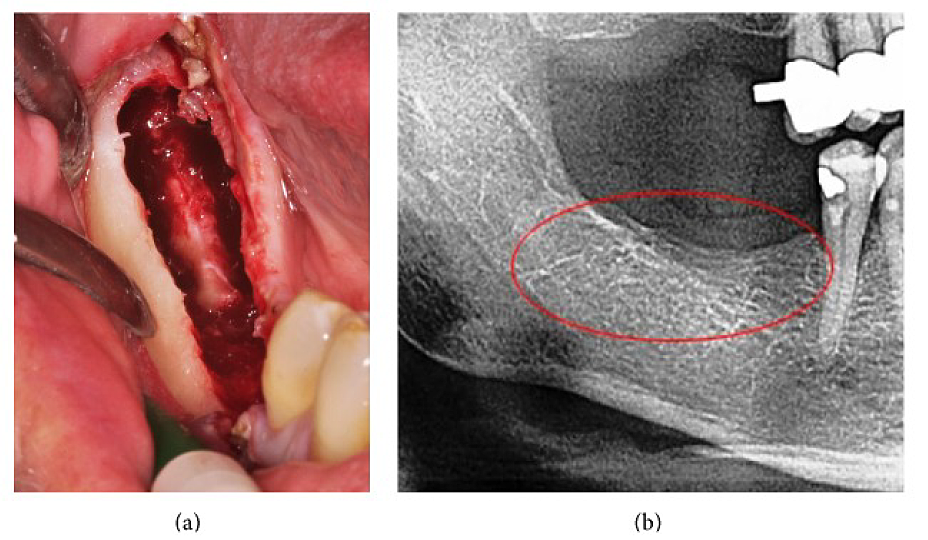
Appx III Fig 4 (a) Curettage af FDOJ i underkæben med blottet infra-alveolær nerve. (b) Tilsvarende røntgenbillede uden tegn på patologisk proces i kæbeknoglen.
Forkortelser: FDOJ, fedtdegenerativ osteonekrose af kæbeknoglen
Tilpasset fra Lechner, et al, 2015. "Perifer neuropatisk ansigts-/trigeminal smerte og RANTES/CCL5 i kæbebenskavitation." Bevisbaseret komplementær og alternativ medicin
Appx III film 1
Videoklip (dobbeltklik på billedet for at se klippet) af kæbeknogleoperation, der viser fedtkugler og purulent udflåd fra kæbeknoglen på en patient, der var mistænkt for at have kæbeknoglenekrose. Udlånt af Dr. Miguel Stanley, DDS
Appx III film 2
Videoklip (dobbeltklik på billedet for at se klippet) af kæbeknogleoperation, der viser fedtkugler og purulent udflåd fra kæbeknoglen på en patient, der var mistænkt for at have kæbeknoglenekrose. Udlånt af Dr. Miguel Stanley, DDS
For at downloade eller udskrive denne side på et andet sprog skal du først vælge dit sprog fra rullemenuen øverst til venstre.
IAOMT-positionspapir om forfattere af menneskelige kæbebenskavitationer













